Что такое билиарный панкреатит
Данная разновидность панкреатического поражения поджелудочной железы, имеющая код по мкб 10 К85.1, является вторичным заболеванием, имеющим воспалительный характер течения и образующимся на фоне уже протекающей первичной болезни. Первичные патологии локализуются преимущественно в области печени, желчного пузыря либо желчевыводящих протоков.
Продолжительный период течения первичных патологий способствует максимальному повышению вероятности развития такой болезни, как хронический билиарнозависимый панкреатит, причем в большинстве случаев, развитию данного заболевания способствует ЖКБ с наличием небольших камней в протоках желчного пузыря.
Врачи отмечают, что хронический билиарнозависимый панкреатит представляет собой серьезную проблему, требующую комплексного подхода к диагностике и лечению. Специалисты подчеркивают, что основными факторами, способствующими развитию этого заболевания, являются нарушения оттока желчи и наличие камней в желчном пузыре. Врачи рекомендуют пациентам внимательно следить за своим состоянием и не игнорировать симптомы, такие как боли в животе, тошнота и нарушения пищеварения.
Лечение часто включает в себя как медикаментозную терапию, так и хирургические вмешательства для устранения причин заболевания. Врачи акцентируют внимание на важности соблюдения диеты и изменения образа жизни, что может значительно улучшить качество жизни пациентов. Регулярные обследования и консультации с гастроэнтерологом также играют ключевую роль в управлении заболеванием и предотвращении его обострений.

Особенности заболевания
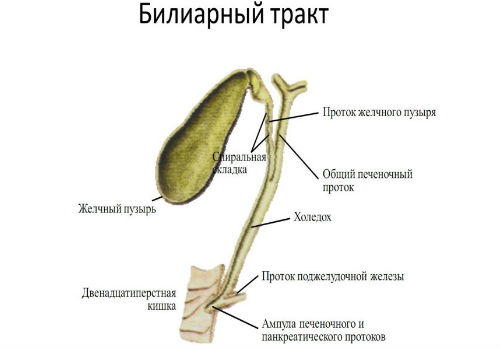
Развитие билиарной формы панкреатического поражения паренхиматозного органа берет свое начало с того момента, когда происходит выброс желчной жидкости в полость протоков поджелудочной и активизации воспалительного процесса, что является свидетельством сбоя в функционировании желчного пузыря.
В здоровом организме уровень давления в желчевыводящих протоках меньше, чем давление в полости протоков поджелудочной железы, что полностью исключает вероятность попадания желчи в панкреатический проток. Повышенный же уровень давления в желчевыводящих путях указывает на образование какого-либо препятствия в полости желчевыводящих протоков либо в области фатерова соска, в виде камня, опухолевидного образования, или глистной инвазии, не пропускающих желчь в полость кишечника. Это ведет к забросу желчи в полость панкреатических протоков и развитию билиарной болезни поджелудочной железы.
Причины и механизмы развития заболевания
Основные причины, способствующие развитию хронического билиарнозависимого панкреатита, заключаются в развитии следующих первичных патологических заболеваний:
- желчнокаменной болезни, а также билиарного сладжа, характеризующегося как загустение желчи с образованием осадка в виде микроскопических кальцинатов,
- врожденной аномалии желчевыводящего протока,
- прогрессирование хронического холецистита,
- печеночная внешнесекреторная недостаточность,
- возникновение дискинезии желчевыводящих протоков либо желчного пузыря,
- кистозное поражение желчного протока (холедоха), способствующего отведению желчи из полости желчного пузыря и печеночного протока,
- прогрессирование холангита,
- застойный холестаз, характеризующийся как застой желчи,
- образование цирроза печени,
- патологическое нарушение функциональности фатерова соска, обеспечивающего попадание желчи в полость 12-ти перстной кишки.
Негативное воздействие развития вышеуказанных патологий при образовании билиарного панкреатического процесса в паренхиматозной железе, провоцирует развитие следующих патологических нарушений:
- возникновение воспалительного процесса,
- нарушение целостности и функционирования железистой структуры поджелудочной,
- активация дегенеративных процессов,
- развитие соединительнотканной пролиферации.
Хронический билиарнозависимый панкреатит вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что это заболевание значительно влияет на качество жизни, вызывая постоянные боли и дискомфорт. Пациенты часто делятся своими переживаниями о том, как им сложно соблюдать диету и избегать провоцирующих факторов, таких как жирная пища и алкоголь. В социальных сетях можно встретить советы по управлению симптомами, включая использование народных средств и изменение образа жизни. Однако, несмотря на разнообразие мнений, большинство людей согласны с тем, что важна регулярная консультация с врачом и соблюдение назначенного лечения. Некоторые пациенты отмечают, что поддержка близких и обмен опытом с другими людьми, страдающими от этого заболевания, помогают справляться с эмоциональными трудностями.

Симптомы и проявления билиарной формы панкреатита
Данный патологический процесс в полости поджелудочной железы может иметь две формы развития – хроническую и острую. Острый билиарный панкреатит имеет схожую клинику с обострением билиарного панкреатита хронической формы развития, и обладает общими панкреатическими проявлениями, среди которых отмечаются:
- локализованные в области левого подреберья болезненные ощущения с характерным опоясывающим характером,
- регулярное появление чувства тошнотности с интенсивной рвотой,
- повышение температуры тела до субфебрильных границ и выше,
- желтушные высыпания на кожных покровах,
- появление запора, диареи и развитие газообразования.
Хронический билиарный панкреатит при не стойкой ремиссии также обладает спектром типичных симптоматических признаков:
- потеря аппетита,
- возникновение тошноты,
- отхождение рвотных масс на фоне болевого синдрома, возникающее при нарушении диеты,
- хроническая форма запоров либо диареи,
- снижение веса,
- повышение температуры до субфебрильных границ.
Но, несмотря на множество сходств билиарного панкреатита с другими разновидностями данного заболевания, эта патология обладает своими характерными особенностями:
Способы диагностики
Первичная постановка диагноза проводится еще на стадии визуального осмотра пациента, сбора анамнеза и пальпаторного изучения полости брюшины.
Чтобы поставить окончательный диагноз, лечащий врач, направляет пациента на прохождение следующих дополнительных диагностических процедур:
- УЗИ,
- сдачу анализов крови на биохимическое исследование, при котором выявляется повышенная концентрация трансамилазы,
- сдача анализов крови на общеклиническое исследование назначается только при острой патологии,
- проведение холангиопанкреатографии с применением контрастного вещества,
- МРТ и КТ.

Лечение патологии
Проявляющиеся симптомы и лечение билиарной формы панкреатита должно в первую очередь заключаться в устранении первичной патологии и нормализации функциональности пораженной печени, желчного пузыря либо желчевыводящих протоков.
Для купирования болевого синдрома необходимо учитывать форму нарушения работы кишечника: при развитии спазма желчного пузыря и желчевыводящих протоков, необходимо принимать спазмолитические лекарства, в виде Дюспаталина, или Дебридата, при развитии атонических процессов, назначаются препараты прокинетического действия, такие как Домперидон, Эглонил, Метоклопромид.
Для восстановления состава и свойств желчи назначается прием комбинированных препаратов с гепостабилизирующим действием, дополненным спазмолитическим эффектом, таких как Гепатофальк, или Одестон.
Лечение желчного панкреатита хронической формы развития может проводиться путем консервативной терапии и с непосредственным хирургическим вмешательством. Важнейшая роль в лечении заболевания отводится специальному диетическому рациону питания.
Консервативное лечение
На первоначальных этапах развития патологии и при наличии микроскопических камней в желчном пузыре лечение желчной формы панкреатита может дать положительные результаты при использовании медикаментозных средств. Для успешного получения благоприятного прогноза истории болезни, назначается литолитическая терапия, посредством применения Урсосана либо Урсофака, способствующих растворению камнеобразных отложений. Данная терапия проводится при отсутствии противопоказаний в виде закупорки желчевыводящих путей, наличия кальциевых и пигментных камней, а также после проведения диагностических процедур в виде КТ, УЗИ и холецистографии, позволяющих получить информацию о плотности и составе конкрементов. Легче всего растворению поддаются камни холестеринового типа.
Одной из самых современных методик консервативного лечения желчного панкреатита является экстракорпоральная ударно-волновая терапия, позволяющая дробить камни с помощью ультразвуковых волн.
Хирургия при билиарном панкреатите
Необходимость в проведении хирургической операции возникает в следующих случаях:
В большинстве случаев, специалисты хирургического профиля проводят малотравматичные эндоскопических операции, посредством нескольких минимальных разрезов и микро инструментария и специальной камеры. Но, в тяжелых ситуациях, предпочтение отдается проведению открытого лапаратомического вмешательства.
Перед проведением операционного вмешательства пациенту назначается лечебный курс, заключающийся в применении антибиотического препарата Ротацеф, способствующего оказанию профилактики инфекционного заражения в предоперационном периоде.
Народные способы борьбы с недугом
После того, как патогенез билиарного зависимого панкреатического заболевания перейдет в стадию стойкой ремиссии, для предотвращения повторного его обострения рекомендуется употребление народных целебных снадобий, на основе лекарственных трав. Из бессмертника, горькой полыни, календулы, укропа, тысячелистника и др. рекомендуется изготавливать настой, отвары и запаривать их в виде чая.
Диетотерапия
Корректировка питания и соблюдение диеты №5 является основным подспорьем на пути к успешному выздоровлению. Все употребляемые продукты питания должны оказывать исключительно благоприятное воздействие на пораженный орган и не раздражать слизистые поверхности органов ЖКТ. Поэтому питание должно быть сбалансированным и дробным. Исключения должны составить:
- копчености и соления,
- алкоголесодержащие и газированные напитки,
- жареные блюда,
- острые специи и продукты с высоким процентом жирности,
- белокочанная капуста,
- фруктовые и ягодные культуры с кислым вкусом,
- крепкие чайные и кофейные напитки.
Употребление жиров и углеводной пищи должно быть снижено, а вот белковая пища должна преобладать в ежедневном рационе.
Прогноз на выздоровление
Своевременно начатое лечение патологии, соблюдение всех рекомендаций лечащего врача и строгое соблюдение диеты, обеспечат благоприятный прогноз на восстановление поврежденных органов ЖКТ. В запущенных случаях добиться положительной динамики лечения, возможно, будет только после проведения хирургического вмешательства.
Вопрос-ответ
Что означает билиарнозависимый панкреатит?
Билиарнозависимый панкреатит отличается от панкреатита иной этиологии (алкогольный, алиментарный, посттравматический) тем, что этиологический фактор, как правило, не устраняется. Его воздействие продолжается на фоне развивающегося процесса в поджелудочной железе (ПЖ) и парапанкреатической клетчатке.
Можно ли вылечить билиарный панкреатит?
Билиарный панкреатит — неизлечимое заболевание, которое при неблагоприятном течении может стать причиной псевдокист органа, панкреатических абсцессов и свищей, кишечных стриктур.
Что такое хронический билиарный панкреатит?
Билиарный панкреатит – это хроническое воспалительное заболевание поджелудочной железы, которое возникает в результате поражения печени и ЖВП (желчевыводящих протоков). Проявляется желчной коликой, диспепсическими явлениями, желтухой, сахарным диабетом и снижением веса.
Что категорически нельзя есть при хроническом панкреатите?
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Хронический билиарнозависимый панкреатит требует постоянного контроля состояния здоровья. Регулярные визиты к врачу помогут своевременно выявить возможные осложнения и скорректировать лечение.
СОВЕТ №2
Следите за своим питанием. Соблюдение специальной диеты, богатой белками и низкой в жирах, может значительно облегчить симптомы заболевания. Избегайте острых, жареных и жирных блюд, а также алкоголя, чтобы снизить нагрузку на поджелудочную железу.
СОВЕТ №3
Управляйте стрессом. Психоэмоциональное состояние может влиять на течение заболевания. Практикуйте методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса и улучшить общее самочувствие.
СОВЕТ №4
Обратите внимание на физическую активность. Регулярные умеренные физические нагрузки помогут улучшить обмен веществ и общее состояние организма. Проконсультируйтесь с врачом о подходящих для вас упражнениях, чтобы избежать перегрузок.