Что такое панкреонекроз поджелудочной железы
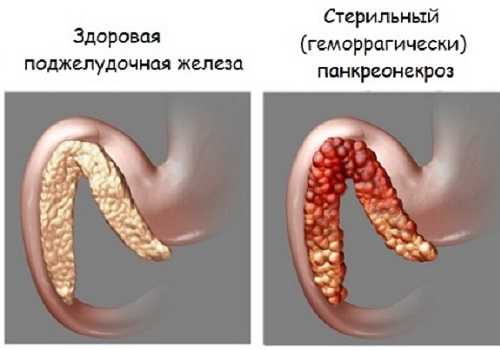
Панкреонекроз — необратимое разрушение тканей поджелудочной железы на фоне острого воспалительного процесса в них. Обычно осложняет острый панкреатит, но встречается как самостоятельное заболевание. Характеризуется быстрым течением и большим объемом повреждений. Код по МКБ — к.86.8.1.
70% случаев приходится на молодой возраст и имеет алкогольный генез. В 1% случаев провоцирует развитие острого живота, а в дальнейшем возникает перитонит. Главная опасность — возникновение полиорганной недостаточности.
Течение острого панкреонекроза характеризуется несколькими этапами развития:
- шок с нарушением всех функций органа,
- некроз паренхимы с последующим инфицированием,
- образование абсцессов, забрюшинной флегмоны.
Инфицирование вызывает патологическая микрофлора кишечника, что может быть следствием длительно существующей кишечной непроходимости.
На протяжении любого этапа заболевание протекает тяжело. Единая тактика лечения не разработана, но существует высокая смертность и частое развитие гнойно-септических осложнений.
Врачи подчеркивают, что панкреонекроз представляет собой сложное заболевание, требующее тщательной классификации для эффективного лечения. Существует несколько видов панкреонекроза, включая острый и хронический, каждый из которых имеет свои особенности и подходы к терапии. Острый панкреонекроз может быть разделен на стерильный и инфицированный, что влияет на выбор антибиотиков и хирургических вмешательств. Хронический панкреонекроз, в свою очередь, может проявляться в виде обострений и ремиссий, что требует постоянного мониторинга состояния пациента. Врачи отмечают, что понимание этих классификаций помогает не только в диагностике, но и в прогнозировании исхода заболевания, что в конечном итоге улучшает качество жизни пациентов.

Классификация панкреонекроза
Классификация составлена с учетом:
- стадий некроза,
- площади пораженных тканей железы,
- возникающих осложнений.
Распространенность патологического процесса в железе различна. Встречается несколько типов:
- локальный (мелкоочаговый) — захватывает одну анатомическую часть поджелудочной железы (головку, тело или хвост),
- среднеочаговый,
- крупноочаговый,
- тотальный (диффузный) тип — развивается во всех структурах, затрагиваются ткани, сосуды, крупные секреторные протоки.
Некроз распространяется на весь орган с переходом на забрюшинную клетчатку. Состояние пациента при тотальном панкреонекрозе прогрессивно ухудшается на протяжении 1-3 суток даже при интенсивном лечении.
Классификация по глубине поражения:
По характеру течения выделяют несколько видов панкреонекроза:
По наличию инфекционного процесса панкреонекроз может подразделяться на 2 группы:
- стерильный (асептический),
- инфицированный.
Установление имеющейся инфекции очень важно при выборе тактики лечения.
При инфицированном панкреонекрозе происходит быстрое распространение в организме инфекционного агента с кровотоком, развитие инфекционно-токсического шока, из которого в большинстве случаев пациента вывести не удается.
При стерильном панкреонекрозе в некротизированных тканях инфекция отсутствует. Это дает возможность избежать осложнений в процессе лечения. Выделяют 3 его вида:
- геморрагический панкреонекроз — развивается в течение нескольких часов, причиной смерти являются острые массивные кровопотери,
- жировой — его развитие происходит в течение 5 суток, выживаемость выше,
- смешанный, или деструктивный — самая распространенная форма, происходит гибель паренхимы, жировой и соединительной тканей.
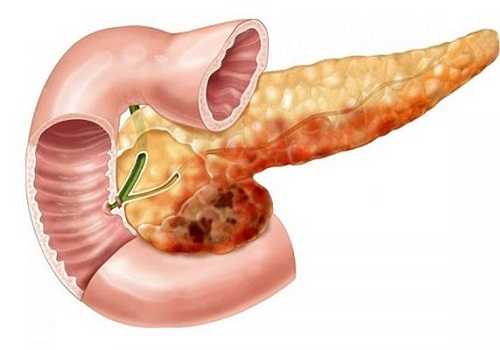
Любой из них развивается в результате некротического воспалительного процесса: его итогом является омертвение клеток и безвозвратная потеря части или всего органа. Изменениям подвержены ткани самой поджелудочной железы, окружающая жировая клетчатка, близлежащие органы.
Виды заболевания и методы диагностики
Геморрагический панкреонекроз очень опасный, может вызвать гибель человека в течение суток. Его простонародное название — гангрена: происходит разложение тканей, их гниение. Установлено, что не всегда алкоголизм вызывает развитие этого вида панкреонекроза. Часто достаточно однократного употребления алкоголя в сочетании с жирной пищей, чтобы внезапно развился аутолиз — начала гнить плоть и разлагать все органы и системы, оказывая на них отравляющее действие изнутри.
Причина геморрагического панкреонекроза — агрессивное воздействие ферментов поджелудочной железы на собственные ткани. Его развитие происходит под воздействием большого количества протеаз — ферментов, расщепляющих белки. Один из них — эластаза — воздействует на стенки сосудов, разрушая их с образованием кровоизлияний.
Патанатомия: орган равномерно увеличен, отёчный, имеется множество участков некроза в разных частях железы — это крупноочаговый вид патологии. Гистология — наблюдается отек паренхимы с кровоизлияниями.
При несвоевременном проведении интенсивной терапии орган может разложиться полностью из-за быстрого распада клеток и тканей под влиянием нарастающего количества протеолитических ферментов.
Жировой панкреонекроз развивается, когда в больших количествах синтезируется липаза, разрушающая жировую ткань железы. Развивается постепенно, в течение нескольких дней. При своевременном оказании неотложной помощи протекает более благоприятно, по сравнению с геморрагическим процессом.
Смешанный панкреонекроз — наиболее тяжелый вид заболевания: разрушаются все виды тканей: белковая, жировая.
Панкреонекроз — это серьезное заболевание, которое вызывает множество обсуждений среди медицинских специалистов и пациентов. Люди отмечают, что разнообразие видов панкреонекроза, таких как острый и хронический, требует внимательного подхода к диагностике и лечению. Врачи подчеркивают важность классификации этого состояния, которая может включать некроз, связанный с алкогольной зависимостью, или с желчнокаменной болезнью. Каждый тип имеет свои особенности и требует индивидуального подхода. Пациенты делятся опытом, как различные методы лечения, включая хирургическое вмешательство и консервативную терапию, влияют на их восстановление. Обсуждения также касаются профилактики, где акцент делается на здоровом образе жизни и контроле факторов риска. В целом, разнообразие видов и классификаций панкреонекроза подчеркивает сложность этого состояния и необходимость комплексного подхода в его лечении.

Диагностика
Важна своевременная диагностика при подозрении на панкреонекроз. Она основывается:
- на жалобах,
- анамнезе заболевания,
- лабораторных исследованиях,
- функциональных методах.
Лабораторные методы включают анализы крови:
- общеклинический (лейкоцитоз, повышенная СОЭ, зернистость нейтрофилов, высокий гематокрит из-за обезвоживания),
- биохимические (высокое содержание ферментов, положительный С-реактивный белок, превышающие норму аминотрансферазы — АЛТ, АСТ),
- сахар (делается повторно, в динамике).
К функциональным методам относятся:
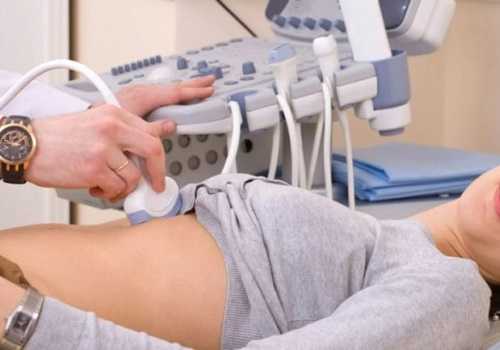
- УЗИ — ультразвуковое исследование поджелудочной железы и органов брюшной полости,
- КТ — компьютерная томография,
- МРТ — магнитно-резонансная томография,
- пункция имеющихся образований,
- диагностическая лапароскопия.
В первую очередь из этих исследований проводится УЗИ. Гастроэнтеролог может назначить другие дополнительные методы, объяснит, почему их необходимо провести. Отзыв специалиста поможет сориентироваться в многочисленных анализах и методах обследования.
Стадии болезни
Болезнь проходит в своем развитии несколько стадий:
Панкреонекроз — тяжелейшее состояние, поэтому при нарушении самочувствия и появлении болей в животе должен обязательно проконсультировать врач, выбрать правильную тактику лечения, учитывая самочувствие пациента. При острых болях и диспепсии необходимо вызвать скорую помощь, чтобы не пропустить опасную патологию. Больного госпитализируют в хирургическое или реанимационное отделение, где проводятся неотложные мероприятия, направленные на то, чтобы:
- подавить процессы самопереваривания в поджелудочной железе,
- купировать болевой симптом,
- ликвидировать токсемию,
- предупредить развитие гнойно-септических осложнений.
Применяются экстракорпоральные методы детоксикации, среди них – перитонеальный диализ, имеющий хороший отзыв специалистов.
При необходимости, проводится операция, удаляется некротический очаг. Частичную резекцию, если процесс очаговый, или полное удаление поджелудочной железы необходимо сделать при выявлении инфицирования. Прогноз в 50% случаев — неблагоприятный. Причины смерти:
- острая почечно-печеночная недостаточность,
- дыхательная,
- сердечно-сосудистая.
Они развиваются под воздействием выраженной интоксикации, обусловленной гнойным перитонитом.
В 60% случаев развивается сахарный диабет как осложнение панкреонекроза. Эти состояния взаимосвязаны: если пациент-диабетик и не соблюдает диету, повторный приступ панкреатита у него вызовет острые некротические изменения в поджелудочной железе.
Чем раньше и активнее удалось начать лечение, тем выше шансы на спасение больного.

Вопрос-ответ
Какая классификация панкреатита?
Консенсусная классификация определила диагностические критерии острого панкреатита и подразделила клиническое течение заболевания на раннюю фазу (< 1 недели) и позднюю фазу (> 1 недели), а также классифицировала его тяжесть на легкую, среднюю и тяжелую в зависимости от наличия и длительности полиорганной недостаточности.
Какова классификация хронического панкреатита?
После постановки диагноза хронического панкреатита важна правильная классификация. Основные предрасполагающие факторы риска развития хронического панкреатита можно разделить на (1) токсико-метаболические, (2) идиопатические, (3) генетические, (4) аутоиммунные, (5) рецидивирующий и тяжёлый острый панкреатит или (6) обструктивный (система TIGAR-O).
Каковы фазы панкреонекроза?
Развитие заболевания имеет несколько фаз. В первые 5 дней во время ферментативной стадии у человека начинается аутолиз (разрушение) тканей с последующей интоксикацией, а затем в течение 2 недель на реактивной стадии организм реагирует на панкреонекроз поджелудочной железы, формирование инфильтрата.
Советы
СОВЕТ №1
Изучите основные виды панкреонекроза, такие как острый и хронический, чтобы лучше понимать их симптомы и подходы к лечению. Это поможет вам быстрее распознать проблему и обратиться за медицинской помощью.
СОВЕТ №2
Обратите внимание на факторы риска, такие как злоупотребление алкоголем и наличие заболеваний желчевыводящих путей. Профилактика этих факторов может существенно снизить вероятность развития панкреонекроза.
СОВЕТ №3
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям поджелудочной железы. Это поможет выявить проблемы на ранних стадиях и предотвратить развитие панкреонекроза.
СОВЕТ №4
Следите за своим питанием и образом жизни. Здоровая диета и отказ от вредных привычек могут значительно снизить риск заболеваний поджелудочной железы и улучшить общее состояние здоровья.