Чем опасен острый панкреатит?
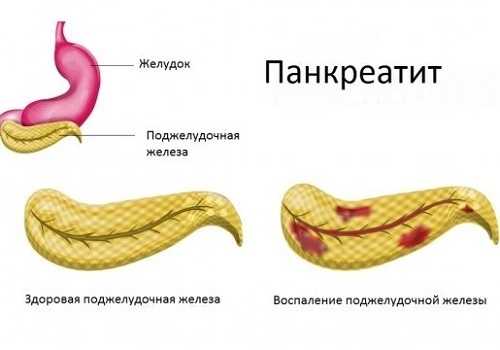
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей. Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей). Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется. Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Панкреатит представляет собой воспаление поджелудочной железы, которое может иметь серьезные последствия для здоровья. Врачи отмечают, что острый панкреатит может привести к тяжелым осложнениям, таким как инфекция, абсцессы и даже шок. Хроническая форма заболевания часто сопровождается постоянной болью и нарушением пищеварения, что может привести к недостаточности поджелудочной железы. В результате пациенты могут столкнуться с диабетом, так как железа теряет способность вырабатывать инсулин. Кроме того, длительное воспаление может способствовать развитию рака поджелудочной железы. Врачи подчеркивают важность ранней диагностики и адекватного лечения, чтобы минимизировать риски и предотвратить серьезные последствия для здоровья.

Осложнения острого панкреатита
Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
- абсцесс сальниковой сумки,
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху,
- появление кист, гнойников, свищей на внутренних органах,
- разрушение стенок сосудов и развитие внутреннего кровотечения,
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других),
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников),
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови),
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите,
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу. Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы. Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.
При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
Панкреатит — это воспаление поджелудочной железы, которое может иметь серьезные последствия для здоровья. Люди, сталкивающиеся с этой болезнью, часто отмечают, что острые боли в животе, тошнота и рвота становятся постоянными спутниками. Одним из самых опасных аспектов панкреатита является риск развития осложнений, таких как некроз тканей, инфекция и даже сахарный диабет. Хроническая форма заболевания может привести к нарушению пищеварения и недостатку необходимых питательных веществ. Многие пациенты подчеркивают важность своевременной диагностики и лечения, так как игнорирование симптомов может усугубить состояние. Кроме того, изменение образа жизни, включая отказ от алкоголя и соблюдение диеты, становится необходимым шагом к восстановлению. Важно помнить, что панкреатит требует серьезного подхода и внимательного отношения к своему здоровью.

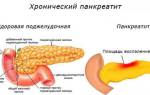
В чем опасность хронического панкреатита?
Острый панкреатит даже при правильном лечении может перейти в хронический воспалительный процесс. Хронический панкреатит протекает с периодами ремиссии и обострений. При каждом обострении патологического процесса погибают новые участки поджелудочной железы, и ее функции все больше и больше нарушаются, что постепенно приводит к развитию серьезных осложнений.
Необратимые изменения ЖКТ
Под влиянием постоянных обострений воспалительного процесса и разрушения клеток поджелудочной железы происходит замещение погибших участков органа соединительной тканью (рубцевание, фиброз или склероз поджелудочной железы) – это необратимое изменение анатомии и физиологии железы. Такие участки уже бесполезны в плане выполнения экзокринной или эндокринной функции.
Постепенно развиваются патологические изменения и в других органах пищеварительного тракта. Воспалительным изменениям подвергаются слизистые оболочки желудка, ДПК, желчного пузыря, желчных протоков, пищевода. В желудке, пищеводе появляются эрозии на стенках и, как следствие, склероз стенок, стриктуры (сужение просвета) полого органа. Воспаление желчного пузыря (холецистит) способствует застою желчи, формированию камней в пузыре. Поражение клеток печени вызывает ее липоматоз (замещение погибших гепатоцитов жировой тканью). Воспалительный процесс в стенках тонкого кишечника опасен формированием кишечной непроходимости.
Все эти патологические процессы усугубляют состояние больного, ухудшают прогноз для выздоровления.
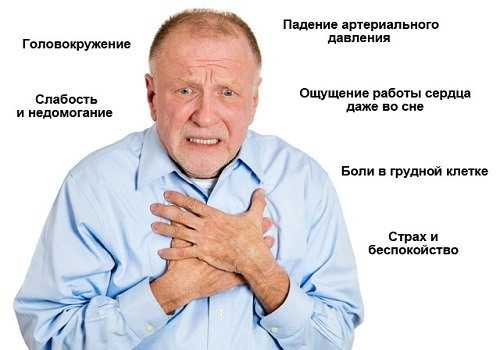
Влияние на сердечно-сосудистую систему
При реактивном панкреатите патологическим изменениям подвергаются не только органы желудочно-кишечного тракта. Проблемы появляются также со стороны сердца, сосудов, системы кроветворения. Объясняется это тем, что организм человека организован очень сложно, все элементы этой саморегулирующейся системы взаимосвязаны, и патология какого-то одного компонента чаще всего бывает не автономной. Поэтому и лечить пациента нужно комплексно, используя индивидуальный подход.
Из-за нехватки железа при железодефицитной анемии вследствие внутренних кровотечений, интоксикационного синдрома, недостатка определенных витаминов и микроэлементов, нарушения работы печени, продуцирующей факторы свертывания крови, развиваются следующие симптомы:
- тахикардия (учащение частоты сердечных сокращений),
- нарушение сердечного ритма (мерцательная аритмия),
- понижение артериального давления,
- спазмы сосудов, приводящие к нарушению кровоснабжения всех органов и тканей,
- гипокоагуляция (склонность к спонтанным кровотечениям любой локализации).
Осложнения панкреатита
Воспаление в тканях поджелудочной железы вызывает серьезные осложнения. Такие болезни, как сахарный диабет, рак поджелудочной железы, диагностируются у пациентов с хроническим панкреатитом довольно часто.
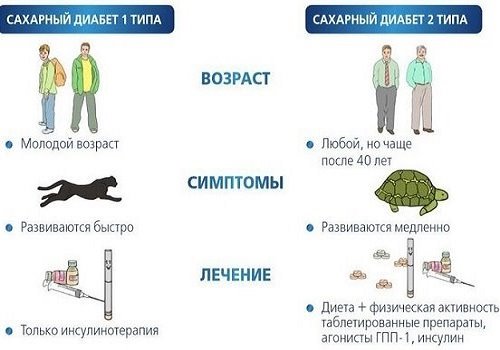
Диабет
Сахарный диабет панкреатогенного характера развивается в результате гибели клеток эндокринного отдела поджелудочной железы – островков Лангерганса, продуцирующих гормон инсулин. При его нехватке сахар, поступающий с пищей, не утилизируется клетками печени или мышц, а остается циркулировать в крови больного. Это состояние называется гипергликемия. Высокий уровень глюкозы в крови может привести к нарушению сознания, гипергликемической коме. Постоянно повышенное содержание сахара вызывает характерные диабетические осложнения – поражение сетчатки глаз, почек, всех сосудов организма (диабетическая ангиопатия).
Для предупреждения развития этих опасных последствий больному с диагностированным диабетом постоянно нужно контролировать уровень гликемии, получать заместительную инсулинотерапию, наблюдаться у врача-эндокринолога.
Панкреонекроз
Разрушение тканей поджелудочной железы, или панкреонекроз, происходит из-за деструктивного воздействия на орган собственных ферментов. Задерживаясь в железе из-за нарушения оттока панкреатического сока в просвет ДПК, протеолитические ферменты начинают повреждать все окружающие ткани: поджелудочной железы, желчного пузыря, желудка, брюшины, вызывая опасные для жизни осложнения (перитонит, абсцессы, гнойники).
При подозрении на панкреонекроз необходима срочная консультация хирурга и проведение операции – резекции части поджелудочной железы или всего органа в зависимости от поражения.
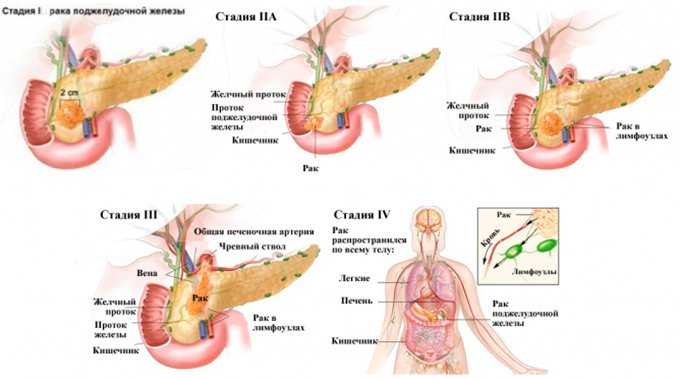
Онкология
Злокачественные новообразования развиваются часто в тканях, подвергающихся длительному воспалению. Клетки поджелудочной при панкреатите изменяют свое строение, мутируют, становятся уязвимыми для влияния свободных радикалов и других онкогенов. В результате они переходят в злокачественную форму, начинают бесконтрольно размножаться: так образуется карцинома (злокачественная опухоль). Чаще всего диагностируется рак поджелудочной железы – это опухоль из клеток эпителия органа. Особенно опасен в плане онкологии калькулезный панкреатит с формированием камней в выводящих протоках железы.
Рак поджелудочной трудно поддается лечению, имеет неблагоприятный для жизни прогноз.
Вероятность благоприятного исхода после лечения заболевания
Чем раньше диагностирован панкреатит и приняты все меры по излечению от него (медикаментозное лечение, хирургические методы, строгая диетотерапия), тем лучше прогноз для выздоровления и дальнейшей жизни. Нельзя допускать перехода воспаления в хроническую форму, а если уж это произошло, то необходимо постараться минимизировать риск обострений. Для этого нужно следовать всем рекомендациям лечащего врача по поводу приема препаратов, лечебного питания и образа жизни.
Воспалительная патология поджелудочной железы – очень опасный патологический процесс, который часто приводит к опасным для жизни осложнениям, требующим длительного серьезного лечения. При подозрении на развитие подобных состояний главное – немедленная консультация специалиста (гастроэнтеролога, хирурга, эндокринолога) и следование всем рекомендациям врача.

Вопрос-ответ
Сколько можно жить с панкреатитом?
В России заболеваемость хроническим панкреатитом составляет 27,4-50 случаев на 100 000 населения в год. Первичная инвалидизация больных достигает 15%. Около 20% больных хроническим панкреатитом умирает от его осложнений в срок до 10 лет от момента установления диагноза.
В чем заключается опасность панкреатита?
Панкреатит – это опасное состояние, которое может стать причиной инвалидизации пациента и даже летального исхода. При отсутствии своевременной помощи у человека может развиться флегмона забрюшинного пространства, перитонит, а также полиорганная недостаточность.
Какие органы поражает панкреатит?
Панкреатит — это воспаление поджелудочной железы, органа, который играет ключевую роль в пищеварительной системе и контроле уровня сахара в крови. Поджелудочная железа вырабатывает ферменты, которые помогают переваривать пищу, а также инсулин, который регулирует уровень глюкозы в крови.
Какова смертность при панкреатите?
Смертность при остром панкреатите составляет 5 — 10%, а при присоединении осложнений может увеличиваться до 35%. Острый панкреатит — острый воспалительный процесс в поджелудочной железе, который может поражать также перипанкреатические ткани и отдаленные органы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям поджелудочной железы. Это поможет выявить панкреатит на ранней стадии и предотвратить его осложнения.
СОВЕТ №2
Следите за своим питанием. Избегайте жирной, жареной и острой пищи, а также алкоголя, так как они могут усугубить состояние поджелудочной железы и привести к обострению панкреатита.
СОВЕТ №3
Обратите внимание на симптомы, такие как сильная боль в животе, тошнота и рвота. При их появлении немедленно обращайтесь к врачу, чтобы избежать серьезных последствий и осложнений.
СОВЕТ №4
Поддерживайте здоровый образ жизни: занимайтесь физической активностью, контролируйте уровень стресса и следите за своим весом. Это поможет снизить риск развития панкреатита и улучшить общее состояние здоровья.