Редкая форма панкреатита
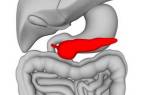
Довольно редкой разновидностью поражения поджелудочной железы является аутоиммунный панкреатит, характеризующийся не только нарушением функциональности поджелудочной, но и других внутренних органов и систем.
Врачи отмечают, что аутоиммунное панкреатическое поражение поджелудочной железы представляет собой сложное и многогранное заболевание, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как боль в животе, потеря веса и нарушения пищеварения, поскольку это может существенно повлиять на качество жизни пациентов.
Медики акцентируют внимание на том, что данное заболевание часто сопровождается другими аутоиммунными расстройствами, что усложняет его диагностику. Лечение, как правило, включает иммуносупрессивную терапию, однако врачи предупреждают о необходимости индивидуального подхода к каждому пациенту. Важно также учитывать, что регулярное наблюдение и контроль состояния поджелудочной железы могут предотвратить развитие серьезных осложнений. В целом, врачи призывают к повышению осведомленности о данном заболевании как среди медицинских работников, так и среди пациентов.

Что такое аутоиммунное заболевание поджелудочной железы
Аутоиммунное поражение поджелудочной железы, или как его привыкли называть, аутоиммунный панкреатит, который характеризуется повышением активности иммунитета до такой степени, что он начинает работать против собственного организма. Поражение при этом затрагивает, как саму поджелудочную железу, так и слюнные железы, желчевыводящие протоки, легочную систему органов, почки, полость кишечника, лимфатические узлы и другие органы.
Аутоиммунная форма панкреатита относится к хронической разновидности данной патологии, протекающей на протяжении половины года и более. В большинстве случаев, развивается преимущественно у мужчин, хотя и женщины могут быть также подвержены поражению этим заболеванием.
Причины возникновения
Причины возникновения аутоиммунного панкреатита до настоящего времени не установлены, известно только что в ходе возникновения определенного сбоя в организме, иммунитет начинает работать в обратном порядке, и атакует органы собственного организма.
Развитие аутоиммунной формы панкреатического заболевания зачастую ассоциировано с развитием ревматоидного артрита, синдрома Шегрена, а также воспалительными патологиями в полости кишечника.
Аутоиммунное панкреатическое поражение поджелудочной железы вызывает много обсуждений среди пациентов и врачей. Многие люди отмечают, что симптомы, такие как боли в животе и потеря веса, могут быть неочевидными и проявляться постепенно. Это затрудняет диагностику, и часто заболевание выявляется на поздних стадиях. Некоторые пациенты делятся своим опытом, рассказывая о том, как важно своевременно обращаться к специалистам и проходить необходимые обследования. В социальных сетях можно встретить обсуждения о диетах и образе жизни, которые помогают справляться с симптомами. Люди также подчеркивают значимость поддержки со стороны близких и общения с теми, кто сталкивается с аналогичными проблемами. В целом, информация о заболевании и обмен опытом играют ключевую роль в управлении состоянием и повышении качества жизни.

Формы патологии
Прогрессирующая стадия аутоиммунного заболевания поджелудочной железы при проведении диагностической гистологии подразделяется:
Эти две разновидности различаются только при микроскопическом исследовании.
По наличию сопутствующих патологических нарушений аутоиммунного характера, развивающихся при поражении других органов, панкреатическая патология поджелудочной подразделяется:
- на развитие изолированной формы аутоиммунного панкреатического поражения железы, при котором поражение затрагивает только железу,
- а также на развитие синдрома аутоиммунного панкреатита, при котором поражаются помимо поджелудочной и другие органы.
Сопутствующие патологии внутренних органов аутоиммунного характера:
- появление склерозированных тканей в легочной системе органов и печени,
- нарушение кольцевой реабсорбции в почках, что приводит к развитию их недостаточности,
- воспаление щитовидной железы, именуемое, как тиреоидит,
- воспаление слюнных желез, именуемое, как сиалоаденит.
По месту локализации поражения рассматриваемое заболевание может иметь:
- диффузную форму, характеризующуюся поражением практически всей полости поджелудочной железы,
- очаговую форму, при которой в большинстве случаев, очаг располагается в области головки железы.
Симптомы и признаки заболевания
Хронический аутоиммунный панкреатит интересен тем, что он не проявляется резко выраженными признаками и четким ухудшением общего самочувствия пациента, даже в периоды обострения патологии. В некоторых случаях болезнь может развиваться вообще без проявления каких-либо симптоматических признаков, а постановка диагноза проводится уже на стадии развития осложнений.
Проявляющиеся симптомы данной болезни выражаются следующим образом:

Диагностика заболевания
Правильный и точный диагноз может быть поставлен только на основании полного обследования организма пациента, сдачи анализов и прохождения дополнительных диагностических процедур.
Для получения полной клинической картины развития заболевания рекомендуется проведение следующих диагностических процедур:
- определение концентрации в составе сыворотки крови иммуноглобулина lgG4, при патологии она может увеличиться в 10 раз,
- назначается сдача общеклинических анализов: кровь на биохимию, общий анализ мочи и кала,
- копрологическое исследования кала,
- определение онкомаркеров,
- для определения степени поражения и состояния паренхиматозного органа назначается прохождение компьютерной томографии и узи,
- а также не обойтись без биопсии и гистологии.
После получения полной клинической картины, врач ставит точный диагноз, определяет прогноз развития болезни и разрабатывает наиболее эффективную и безопасную схему лечения.
Стоит отметить, что маленький ребёнок также может подвергнуться развитию подобного заболевания, хотя это является довольно большой редкостью. Тем не менее, при его образовании у малыша, оно проявляется чрезмерной желтушностью кожных покровов, которую нельзя оставлять без внимания врачей.
УЗИ диагностирование
Проведение ультразвуковой диагностики позволяет с точностью замерить внешние параметры пораженного органа, оценить структурные особенности и степень прогрессирования патологии в полости поджелудочной железы, печени и селезенки.
Посредством данного метода исследования выявляются причины, способствующие нарушению оттока желчи, а также наличие опухолевидных новообразований и камней в полости железы.
Определение концентрации иммуноглобулина IgG4
При проведении клинического исследования анализов крови, особое внимание уделяется показателю концентрации иммуноглобулина lgG4. У здорового человека его концентрация не достигает и 5% от общего количества сыворотки крови. При резком увеличении его концентрации, смело можно говорить о развитии патологического нарушения в организме человека, сопровождающегося процессом инфильтрации органов, секретирующих этот иммуноглобулин.
Другими словами, идет активное развитие воспалительного процесса в тканевых структурах с образованием фиброза и рубцевания.
У пациентов с развитием аутоиммунного панкреатита более чем в 88 % случаев, наблюдается повышенный уровень содержания иммуноглобулина в 5 и даже 10 раз выше нормы.
Лечение болезни
Полностью выздороветь при лечении аутоиммунного панкреатита практически невозможно. Именно поэтому основные методы терапии направляются на снятие симптоматических признаков и торможение прогрессирующего патологического процесса.
Прежде всего, рекомендации таких специалистов, как Игорь Вениаминович Маев (заслуженный гастроэнтеролог и доктор наук) и Юрий Александрович Кучерявый (кандидат медицинских наук), заключаются в строгом соблюдении диетического рациона питания, для обеспечения предупреждения возникновения болей и максимального облегчения загруженности поджелудочной железы.
Также назначается проведение иммуносупрессивной терапии, заключающейся в приемах цитостатиков и глюкокортикоидов. Чтобы уменьшить болезненность, проявляющуюся в периоды обострения болезни, прописывается прием спазмолитических препаратов.
При затрудненном оттоке желчи и развитии желтушности кожи и слизистых применяются лекарственные средства, в состав которых входит урсодезоксихолевая кислота.
При развитии стеноза в полости панкреатических протоков назначается проведение оперативного лечения.
Диетическое питание
Рекомендуется использовать в качестве полезных продуктов питания молочные изделия, растительную пищу, а также диетические разновидности белого мяса.
Исключения должны составить:
- все продукты питания с высоким процентом жирности, остроты, копчености и соли,
- хлебобулочные и кондитерские изделия,
- спиртосодержащие и газированные напитки,
- шоколад и кофе,
- крепкий чай,
- различные специи и приправы,
- белокочанная капуста, редька, редис, чеснок и лук.
Также следует отказаться от табакокурения.
Осложнения и возможные последствия
Несвоевременное лечение данного заболевания чревато следующими осложнениями:
- развитие гиповитаминоза и белковой недостаточности,
- чрезмерное снижение веса, ведущее к интенсивному истощению организма,
- развитие обезвоживания,
- нарушение водно-солевого обмена,
- прогрессирование подпеченочной желтухи,
- инфицирование организма, в виде сепсиса, перитонита, холангита гнойной формы, воспалительного инфильтрата,
- язвенное и эрозивное поражение органов пищеварительного тракта,
- непроходимость 12-ти перстной кишки,
- развитие панкреатогенного асцита,
- высокий риск развития рака.
Последствий несвоевременного лечения аутоиммунной формы столь серьезного поражения поджелудочной железы может быть множество. Но, стоит отметить, что по многочисленным отзывам, адекватная и вовремя проведенная терапия будет способствовать значительному уровню восстановления работоспособности паренхиматозного органа, а также улучшению общего самочувствия пациента.
Вопрос-ответ
Что такое аутоиммунное поражение поджелудочной железы?
Аутоиммунный панкреатит — это редкая системная болезнь поджелудочной железы и других органов, вызванная повреждением соединительной ткани иммуноглобулинами G4. Проявляется абдоминальной болью, желтушным синдромом, диспепсией, изменениями стула и признаками недостаточности питания.
Какое аутоиммунное заболевание поражает поджелудочную железу?
Что такое аутоиммунный панкреатит? Иногда иммунная система организма ошибочно атакует поджелудочную железу, вызывая её отёк. Это называется аутоиммунным панкреатитом. Аутоиммунный панкреатит — редкое заболевание, которое часто путают с раком поджелудочной железы, поскольку он часто проявляется в виде безболезненного уплотнения или уплотнения на поджелудочной железе.
Какое аутоиммунное заболевание самое опасное?
Среди аутоиммунных заболеваний одним из самых опасных считается системная красная волчанка, при которой иммунная система атакует клетки соединительной ткани как чужеродные.
Как лечить аутоиммунный панкреатит?
Лечение аутоиммунного панкреатита проводится с применением глюкокортикостероидов и других иммуносупрессивных препаратов. В отличие от других форм панкреатита, при аутоиммунном панкреатите возможно восстановление нарушенных функций поджелудочной железы.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Если у вас есть подозрения на аутоиммунное панкреатическое поражение, важно пройти полное медицинское обследование, включая анализы крови и визуализационные исследования, чтобы получить правильный диагноз и начать лечение.
СОВЕТ №2
Следите за своим питанием. Правильное питание может помочь снизить воспаление и поддержать здоровье поджелудочной железы. Включите в свой рацион больше овощей, фруктов, цельнозерновых продуктов и полезных жиров, избегая при этом переработанных продуктов и сахара.
СОВЕТ №3
Регулярно контролируйте уровень сахара в крови. Аутоиммунное панкреатическое поражение может повлиять на выработку инсулина, поэтому важно следить за уровнем глюкозы и при необходимости корректировать свой режим питания и физической активности.
СОВЕТ №4
Обсудите с врачом возможность применения иммуносупрессивной терапии. В некоторых случаях лечение аутоиммунного панкреатита может включать препараты, которые подавляют иммунный ответ, поэтому важно обсудить все возможные варианты лечения с вашим врачом.