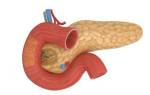
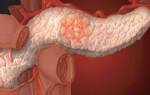
Причины увеличения поджелудочной железы у ребенка
Увеличение размеров может быть:
- диффузным (равномерным),
- локальным (разрастание тканей отдельных участков).
Причины:
- травмы живота,
- язва желудка,
- аутоиммунные болезни,
- острое или хроническое воспаление,
- закупорка выводящего протока,
- муковисцидоз,
- выраженная интоксикация.
Увеличение поджелудочной железы у детей может быть связано с различными факторами, включая генетические предрасположенности, инфекции, а также нарушения обмена веществ. Врачи отмечают, что наиболее распространенными причинами являются панкреатиты, как острые, так и хронические, а также аутоиммунные заболевания. Симптомы могут включать боль в животе, тошноту и изменения в стуле.
Лечение зависит от причины увеличения. Врачами рекомендуется комплексный подход, включающий диету, медикаментозную терапию и, в некоторых случаях, физиотерапию. Важно обеспечить ребенку достаточное количество жидкости и сбалансированное питание, исключая жирные и острые блюда. Регулярные обследования и консультации с гастроэнтерологом помогут контролировать состояние поджелудочной железы и предотвратить возможные осложнения.

Причины непропорционального увеличения
Неравномерное разрастание органа возникает при наличии
- опухолей (как доброкачественных, так и злокачественных),
- кист (истинной или ложной),
- абсцесса,
- псевдотуморозного панкреатита (разрастается фиброзная ткань в головке и хвосте железы).
Увеличение поджелудочной железы у ребенка наблюдается в любом возрасте. Иногда она превышает нормальные возрастные размеры в несколько раз, но при этом – пропорциональна окружающим органам. Это признак врожденной патологии железы.
Увеличение селезенки у ребенка
Нередко у детей обнаруживается увеличенная селезенка — спленомегалия. Находится она в левом подреберье, в случае увеличения пальпируется.
Спленомегалия у новорожденного, полугодовалого ребенка или младшего школьника не всегда является патологическим: для этих возрастных категорий допускается отклонение в размерах на 30, 15 и 3% соответственно. Существуют специальные таблицы нормативных размеров и их вариаций у детей. Определяют состояние органа при ультразвуковом обследовании. Оцениваются:
- размеры,
- структура ткани,
- четкость границ органа.
Эти показатели подтверждают аномалию или нормальное его состояние. Чтобы разобраться, почему развилась спленомегалия, доктор Комаровский рекомендует пройти КТ или генетическое исследование, если хоть у одного родителя есть предрасположенность к увеличению селезенки. Необходима консультация гематолога, поскольку селезенка отвечает за выработку эритроцитов в организме.
Разрастание селезенки влечет неблагоприятные последствия в организме ребенка — определяются изменения в крови:
- анемия,
- тромбоцитопения,
- лейкопения.
Спленомегалия наблюдается:
- при ряде детских инфекций (корь, краснуха, дифтерия),
- у новорожденных — при различных аномалиях развития обмена веществ (гемохроматоз, болезнь Вильсона, эссенциальная гиперлипидемия — генетическое заболевание, при котором, помимо селезенки, поражается печень),
- при наличии кист, опухолей, инфарктов, гнойников, гельминтозов (эхинококк, шистосома), грибковых инфекций.
У спленомегалии нет собственных симптомов, она проявление другого заболевания. Но любой воспалительный процесс, который сопровождается большой селезенкой, независимо от его этиологии, имеет следующие клинические признаки:
- интенсивная боль с локализацией в левом подреберье,
- тошнота, рвота,
- понос,
- высокая температура (до 400C).
Поскольку аналогичная симптоматика наблюдается и при увеличении поджелудочной железы, нужно своевременно обращаться за медицинской помощью, чтобы специалист отдифференцировал заболевание и назначил адекватное лечение.
Увеличение поджелудочной железы у детей вызывает множество вопросов у родителей и врачей. Многие отмечают, что причиной этого состояния могут быть различные факторы, включая генетическую предрасположенность, неправильное питание и вирусные инфекции. Родители часто делятся опытом о том, как важно следить за рационом ребенка, исключая жирные и сладкие продукты, которые могут усугубить состояние. Лечение обычно включает диету, медикаментозную терапию и, в некоторых случаях, физиотерапию. Важно, чтобы родители не занимались самолечением, а обращались к специалистам, которые помогут определить точную причину увеличения и назначить адекватное лечение. Регулярные обследования и контроль состояния здоровья ребенка играют ключевую роль в успешной терапии.

Признаки и симптоматика болезни
Клинические проявления, сопровождающие увеличение размеров железы, зависят от конкретной патологии, которая вызвала такие изменения органа. Они могут быть выраженными, но иногда такая патология протекает бессимптомно. В последнем случае необходимо дополнительное обследование.
Если размеры железы равномерно увеличились из-за отека, связанного с воспалительным процессом в тканях органа, то симптоматика, которая наблюдается у ребенка, соответствует клинике панкреатита:
- тошнота,
- рвота, не приносящая облегчения,
- отсутствие аппетита,
- понос,
- боль в левом подреберье, иногда — опоясывающего характера,
- возможно повышение температуры, сопровождающееся признаками интоксикации (головная боль, головокружение, слабость, сердцебиение).
Панкреатит у детей часто маскируется под дисбактериоз и гастрит. В этом состоит существенное отличие от такой патологии у взрослых. При длительном течении наблюдается потеря веса. Клиника характеризуется нарастающей симптоматикой.
Локальное увеличение, связанное с гнойным процессом (абсцесс), в детском возрасте сопровождается:
- сильным болевым симптомом в левой половине живота,
- высокой температурой,
- диспепсией — тошнотой, рвотой, поносом.
Неравномерное бугристое увеличение в области головки или хвоста выявляется при наличии рака. Клиническая картина на первых стадиях не выражена, заболевание может протекать бессимптомно или маскироваться под гастрит, язвенную болезнь, холецистит, дискинезию желчевыводящих путей:
- снижен аппетит,
- сильно беспокоит тошнота,
- невыраженные тупые боли, иногда без четкой локализации,
- астенический синдром — слабость, вялость, недомогание, головокружения, головные боли.
В дальнейшем, по мере развития болезни, симптоматика нарастает: появляются интенсивные боли, сопровождающиеся тошнотой и многократной рвотой, поносами.
Диагностика патологии
Диагностические данные получают на основании:
- объективного осмотра (сама железа не пальпируется из-за своего забрюшинного расположения, но необходимо определить состояние окружающих органов),
- анамнеза заболевания (иногда выясняется врожденная патология поджелудочной железы у детей — ее форма в виде кольца, которая изначально не была прооперирована, но к 12 годам из-за роста ребенка, и, соответственно, размера органа, начала сдавливать соседние органы),
- оценки внешнесекреторной и внутрисекреторной деятельности органа (анализы крови на амилазу и глюкозу, анализ мочи на амилазу, эластазу-1, копрограмма),
- результатов функциональных обследований (УЗИ поджелудочной железы, КТ или МРТ).
Сначала проводятся лабораторные анализы. Затем необходимо сделать УЗИ — это своеобразный скрининговый метод, позволяющий исключить явную патологию.
При ультразвуковом исследовании железы определяют:
- контуры — в норме они четкие, ровные,
- размеры органа, соответствующие нормальным показателям в каждой возрастной категории,
- эхогенность — не выражена (повышение может означать наличие хронического течения панкреатита или опухоли, снижение — речь идет об остром воспалении).
Исследование необходимо делать натощак (до его проведения нельзя давать кушать ребенку в течение 12 часов). Малыш может лишь выпить небольшое количество воды. Но при одновременном осмотре и органов брюшной полости пить тоже не рекомендуется для того, чтобы не сократился и не стал недоступным к осмотру желчный пузырь.

Лечение увеличенной поджелудочной железы у детей
В лечении применяются оперативный и консервативный методы.
При любом остром воспалительном или гнойном процессе может возникнуть необходимость в неотложных мероприятиях и хирургическом вмешательстве. В связи с тяжелыми осложнениями, необходимо незамедлительно начинать оказание помощи в условиях стационара.
В первые часы и дни обострения требуется соблюдение золотого правила лечения — холод, голод и покой.
Консервативная терапия проводится комплексно, включает
- обязательную диету — стол № 5 по Певзнеру,
- медикаментозное лечение — одновременное применение препаратов нескольких групп.
Назначаются следующие группы препаратов:
- спазмолитики (Дюспаталин, Но-шпа),
- обезболивающие (Спазмалгон, Баралгин, Максиган),
- ферментные препараты (Креон, Панкреатин),
- синтетический аналог гормона роста – соматостатина (Октрапид), который тормозит выработку большого количества панкреатического сока, тем самым, уменьшая боль,
- M-холиноблокаторы – препараты, снижающие секрецию поджелудочной железы (Пирензепин),
- ИПП – ингибиторы протонной помпы, блокирующие выработку соляной кислоты в желудке, и, таким образом, купирующие болевой синдром (Париет, Нольпаза),
- антибактериальные препараты при бактериальном или гнойном процессе (препараты назначаются только врачом индивидуально).
Чем кормить ребенка при увеличенной поджелудочной?
Диета — это одна из составляющих комплексного лечения воспалительного процесса в поджелудочной железе. При любом виде панкреатита (острый, хронический, реактивный) ребенок должен ее соблюдать в обязательном порядке, как и прием медикаментов.
Цель диетического питания: создание функционального покоя пораженного органа. Это достигается путем термической и механической обработки пищи.
Первые две недели болезни всю еду необходимо тереть либо готовить на пару. Питание должно быть дробным: 6–7 раз в день в теплом протертом виде малыми порциями. Ребенок должен много пить — можно давать чистую воду без газа, компоты, кисель, некрепкий чай.
В дальнейшем возможно расширение диеты, можно немного увеличивать порции. Постепенное введение продуктов занимает примерно месяц.
Диетическое питание назначается на разные сроки, в зависимости от патологии поджелудочной железы и тяжести состояния. После острого панкреатита диета должна соблюдаться год. При хроническом течении панкреатита пищевые ограничения в той или иной мере длятся пять лет.
Запрещенные продукты должны оставаться запрещенными даже во время ремиссии. К ним относятся жирные, острые, жареные, копченые продукты. Годовалый ребенок не должен в качестве прикорма получать консервированные соки — они могут обострить процесс. Нужно помнить, что новорожденный может отреагировать на неправильный прикорм воспалением и увеличением железы, особенно обостряет процесс виноградный сок. Помимо этого, может развиться аллергия, что также приведет к болям, снижению аппетита, вялости и другим симптомам панкреатита. Фрукты, овощи, соки вводятся постепенно, их дозы должны увеличиваться только в период глубокой ремиссии.
Профилактика заболеваний поджелудочной у детей
Чтобы у ребенка не возникло проблем с поджелудочной железой, необходимо с раннего возраста наладить правильный режим питания, обеспечить полноценный сон, прогулки на свежем воздухе. Эти меры профилактики получили хороший отзыв специалистов, занимающихся длительное время лечением и профилактикой заболеваний органов пищеварения.
При малейших нарушениях в состоянии ребенка необходимо незамедлительно обращаться к врачу. Это даст возможность избежать тяжелых осложнений и длительного лечения.
Вопрос-ответ
Почему у ребенка увеличена поджелудочная железа?
Причиной развития болезни в столь раннем возрасте становится врожденная ферментативная недостаточность, пороки развития поджелудочной железы у детей. Иногда провоцирующим фактором выступают погрешности в кормлении, прием некоторых лекарственных препаратов, а также травмы.
Что является причиной увеличения размеров поджелудочной железы?
Панкреатит — это воспаление поджелудочной железы. Он может быть внезапным (острым) или продолжительным (хроническим). Наиболее частыми причинами являются злоупотребление алкоголем и скопления твёрдого содержимого (камни) в желчном пузыре. Цель лечения — обеспечить поджелудочной железе покой и дать ей возможность восстановиться.
Каковы причины увеличения поджелудочной железы?
Увеличение поджелудочной железы, или панкреатомегалия, может быть вызвано несколькими факторами, включая хронический панкреатит, опухоли, кисты, сахарный диабет, алкогольную зависимость, инфекции и метаболические нарушения. Также увеличение может происходить в ответ на воспалительные процессы или травмы. Важно провести медицинское обследование для определения точной причины и назначения соответствующего лечения.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Увеличение поджелудочной железы может проявляться через боли в животе, тошноту, рвоту или изменения в аппетите. Если вы заметили такие признаки у вашего ребенка, не откладывайте визит к врачу.
СОВЕТ №2
Следите за диетой ребенка. Правильное питание играет ключевую роль в поддержании здоровья поджелудочной железы. Убедитесь, что рацион вашего ребенка включает достаточное количество фруктов, овощей и нежирных белков, а также ограничьте потребление жирной и сладкой пищи.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вашего ребенка есть предрасположенность к заболеваниям поджелудочной железы, важно регулярно проводить обследования и анализы, чтобы вовремя выявить возможные проблемы.
СОВЕТ №4
Обсуждайте с врачом возможные причины увеличения поджелудочной железы. Это может быть связано с инфекциями, аллергиями или другими заболеваниями. Понимание причин поможет выбрать наиболее эффективное лечение и предотвратить рецидивы.