Трудоспособность при заболевании панкреатитом
В зависимости от тяжести заболевания, времени лечения в стационаре, эффективности этого лечения и дальнейшего прогноза определяется длительность временной нетрудоспособности пациента.
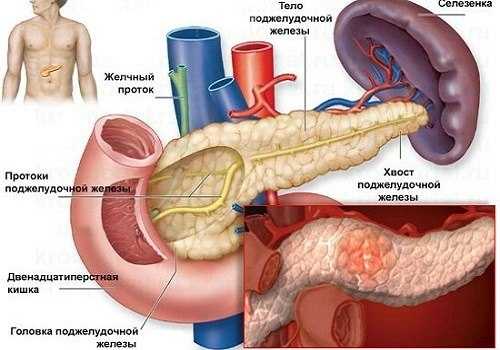
Определение трудоспособности и установление инвалидности при панкреатите является сложной задачей, требующей комплексного подхода. Врачи отмечают, что степень тяжести заболевания и его влияние на повседневную жизнь пациента варьируются. Хронический панкреатит может вызывать постоянные боли, нарушения пищеварения и общую слабость, что существенно снижает работоспособность.
Специалисты подчеркивают важность индивидуальной оценки состояния пациента, включая результаты обследований и анализов. Врачебные комиссии учитывают не только физическое состояние, но и психологические аспекты, так как хронические заболевания могут вызывать депрессию и тревожность. Врачи рекомендуют проводить регулярные медицинские осмотры для корректной оценки трудоспособности и своевременного назначения реабилитационных мероприятий. Таким образом, процесс установления инвалидности требует внимательного и взвешенного подхода, чтобы обеспечить пациентам необходимую поддержку и помощь.

Можно ли работать при панкреатите?
Острый реактивный панкреатит или обострение хронического воспаления поджелудочной железы сопровождается тяжелой симптоматикой болевого, диспепсического, интоксикационного синдрома:
- сильные боли в животе опоясывающего характера с иррадиацией в грудную клетку, спину,
- тошнота, неукротимая рвота, которая не облегчает состояние больного,
- повышенное газообразование в животе, вызывающее его вздутие,
- профузный понос,
- повышение температуры тела,
- общая слабость,
- снижение артериального давления,
- бледность кожных покровов, холодный пот,
- головокружение, головная боль.
При подобном состоянии больной абсолютно неспособен работать, он нуждается в немедленной медицинской помощи: его нужно положить в больницу и провести курс лечения. Лечение в домашних условиях при таком состоянии противопоказано.
После купирования приступа, прохождения курса полноценной терапии, стихания воспаления поджелудочной железы достигается этап стойкой, длительной ремиссии панкреатита. Это означает восстановление трудоспособности пациента, и он может вернуться к своей привычной работе, при условии соблюдения всех рекомендаций врача по образу жизни и питанию.
Сколько длится больничный с панкреатитом?
При развитии острого панкреатита пациент обычно поступает в хирургическое, терапевтическое или гастроэнтерологическое отделение многопрофильного стационара, где лечащий врач выписывает ему первичный лист нетрудоспособности (больничный) на весь этап стационарного лечения. После выписки из больницы больничный при панкреатите продлевается врачом поликлиники, у которого пациент в дальнейшем амбулаторно наблюдается и лечится.
При консервативной терапии временная нетрудоспособность обычно длится от 14 дней до 3 месяцев. Сколько дней пациент проведет на больничном, зависит от степени тяжести панкреатита.
Если была проведена операция, то длительность нахождения на больничном определяется с учетом вида хирургического вмешательства, эффективности такого лечения и от состояния поджелудочной железы (степени снижения функциональной активности органа).
Многих интересует, дают ли больному инвалидность после проведенной операции на поджелудочной железе. Здесь следует учитывать эффект, полученный после оперативного лечения. В случае благоприятного прогноза на восстановление работы поджелудочной листок временной нетрудоспособности можно продлевать вплоть до 10 месяцев.
Если же операция оказалась неэффективной или функции органа необратимо нарушены, то больничный лист максимально продлевают до 120 дней. Затем пациента направляют на медико-социальную экспертизу (МСЭ) для определения ему группы инвалидности, так как больной работать полноценно на прежнем месте работы и полностью восстановить свое здоровье уже не сможет.
Определение трудоспособности и установление инвалидности при панкреатите вызывает много обсуждений среди пациентов и медицинских специалистов. Многие пациенты отмечают, что хроническая форма заболевания значительно влияет на их работоспособность. Боли в животе, частые приступы и необходимость соблюдать строгую диету делают выполнение трудовых обязанностей затруднительным. Некоторые люди сообщают, что им приходится менять профессию или сокращать рабочие часы, чтобы справляться с симптомами.
С другой стороны, врачи подчеркивают, что для установления инвалидности необходимо учитывать не только физическое состояние, но и психологическое. Панкреатит может вызывать депрессию и тревожность, что также влияет на трудоспособность. Процесс получения статуса инвалида часто оказывается длительным и сложным, что вызывает недовольство у пациентов. Важно, чтобы медицинские эксперты учитывали индивидуальные особенности каждого случая и предоставляли поддержку в этом непростом процессе.

Формы тяжести заболевания
В зависимости от того, сколько раз в год развиваются обострения, от степени тяжести панкреатита, наличия осложнений диагностируются разные стадии хронического воспалительного процесса:
Инвалидность при воспалении поджелудочной железы
Инвалидность или стойкая утрата трудоспособности при панкреатите устанавливается нередко. Эта патология находится на 3 месте среди всех заболеваний системы пищеварения, при которых дают инвалидность. Большая часть пациентов в результате первичного прохождения экспертизы (МСЭ) сразу же признаются инвалидами второй группы.
Дают ли инвалидность при хроническом панкреатите?
При продолжительном течении хронического панкреатита у пациента (взрослого или ребенка), неэффективности лечения, частых обострениях поджелудочная железа претерпевает серьезные изменения – меняется строение органа, нарушаются его функции в разной степени.
Возможность установления инвалидности появляется при развитии сахарного диабета и симптомов экзокринной недостаточности.
Инвалидность при панкреонекрозе
Панкреонекроз – это разрушение тканей железы из-за острого воспаления и патологического воздействия собственных панкреатических ферментов. Развитие этого состояния представляет серьезную опасность для жизни пациента и требует немедленной консультации хирурга и проведения операции (резекции поджелудочной железы). После этой инвалидизирующей операции больной вынужден пожизненно принимать разные лекарственные препараты в качестве заместительной терапии (постоянные инъекции инсулина, прием ферментных препаратов).
Такие пациенты в обязательном порядке направляются для прохождения МСЭ, определения степени нетрудоспособности и присвоения соответствующей группы инвалидности.
Противопоказанные виды и условия труда
Если больному дается 3 группа инвалидности, ему разрешено устроиться на работу с легкими, подходящими ему условиями труда.
Противопоказанными для инвалидов являются места работы с определенными характеристиками условий труда:
- средней тяжести и тяжелый физический труд,
- работа, связанная с интенсивными психоэмоциональными нагрузками,
- невозможность соблюдения рекомендаций врача по лечебному питанию на работе (труд, подразумевающий пропуски приемов пищи или отсутствие возможности употреблять только разрешенные врачом блюда),
- контактирование с токсическими соединениями, негативно воздействующими на печень и поджелудочную железу (гепатотропные и панкреатотропные яды).
Как и где назначается экспертиза на установление инвалидности?
При наличии показаний для установления инвалидности лечащий врач (терапевт, гастроэнтеролог или хирург) направляет пациента с хроническим панкреатитом в региональное бюро МСЭ по месту жительства.
Предварительно врач готовит посыльный лист – пакет документов, подтверждающих диагноз, наличие осложнений, результаты всех необходимых исследований, консультации смежных специалистов.
Показания к МСЭ и методы исследования
В бюро медико-социальной экспертизы направляются пациенты со 2 и 3 стадией хронического панкреатита, у которых установлено наличие следующих проявлений:
- обнаружение венозных тромбов в брюшной полости, малом тазу, нижних конечностях, нарушение работы тазовых органов, нижних конечностей,
- рецидивирующие внутренние кровотечения,
- частые обострения панкреатита (более 5 раз за год),
- наличие свищей после проведенного оперативного вмешательства на поджелудочной железе,
- установление диагноза сахарного диабета,
- тяжелое или средней тяжести снижение пищеварительной функции после проведенной операции по удалению железы.
Перед тем как получить направление на МСЭ, больной проходит стандартное обследование:
Критерии установления групп инвалидности
Специалисты разного профиля, входящие в состав врачебной комиссии в бюро МСЭ, изучают историю болезни, результаты обследования пациента и выносят вердикт (присваивают какую-либо группу инвалидности) по определенным критериям.
Если дали первую (самую тяжелую) группу, это означает, что у пациента резко ограничена жизнедеятельность, отсутствует трудоспособность, ему требуется постоянный посторонний уход:
- из-за выраженных нарушений работы системы пищеварения,
- из-за развития дистрофии, кахексии,
- из-за тяжелого сахарного диабета панкреатогенного характера,
- из-за развития тонкокишечной непроходимости, свищей в поджелудочной железе после проведенных операций.
Вторая группа инвалидности дается при серьезном ограничении нормальной жизнедеятельности пациента:
- из-за образования наружных стойких свищей,
- из-за формирования больших псевдокист (образования, похожие на опухоли) в поджелудочной железе,
- из-за регулярно рецидивирующих внутренних кровотечений.
Третья группа при хроническом панкреатите присваивается больным со 2 стадией болезни: при умеренно выраженном ограничении жизнедеятельности после консервативного лечения или операции без серьезных осложнений. Эту группу дают и людям с легким снижением функциональной активности поджелудочной, которые не могут работать более по своей привычной профессии: им требуется трудоустройство на особых условиях.
Хронический панкреатит – тяжелое заболевание, течение которого нередко осложняется развитием тяжелых состояний (панкреонекроз, абсцессы, панкреатические свищи, нарушения пищеварения). После проведенного медикаментозного или хирургического лечения и необходимого периода реабилитации лечащий врач определяет прогноз и целесообразность дальнейшего нахождения пациента на листе временной нетрудоспособности. При имеющихся показаниях к определению какой-либо группы инвалидности больного отправляют в территориальное бюро медико-социальной экспертизы после необходимого обследования.

Вопрос-ответ
Можно ли получить инвалидность при панкреатите?
При несвоевременном лечении болезнь приводит к стойкой инвалидности, ухудшает качество и продолжительность жизни. В России заболеваемость хроническим панкреатитом составляет 27,4-50 случаев на 100 000 населения в год. Первичная инвалидизация больных достигает 15%.
Является ли недостаточность поджелудочной железы основанием для инвалидности?
Если вы сможете доказать, что из-за панкреатита вы будете слишком часто пропускать работу, Служба социального обеспечения может одобрить ваше заявление. Вам необходимо будет предоставить документы и медицинские справки, подтверждающие вашу нетрудоспособность.
Какую категорию дают с панкреатитом?
Хронический панкреатит и армия. При хроническом панкреатите, который характеризуется частыми обострениями и требует постоянного лечения и диетического контроля, призывнику могут присвоить категорию «В», что означает ограниченную годность в мирное время и освобождение от призыва.
При каких заболеваниях ЖКТ дают инвалидность?
Воспалительные заболевания кишечника, к которым относятся болезнь Крона (БК) и язвенный колит (ЯК) – рецидивирующие заболевания, при которых наблюдается хроническое воспаление различных отделов желудочно-кишечного тракта (ЖКТ) с развитием диареи и боли в животе.
Советы
СОВЕТ №1
Изучите свои права. Ознакомьтесь с законодательством о трудоспособности и инвалидности в вашей стране. Это поможет вам понять, какие документы и справки вам понадобятся для установления инвалидности при панкреатите.
СОВЕТ №2
Соберите медицинские документы. Важно иметь полную медицинскую историю, включая результаты анализов, заключения врачей и истории болезни. Это поможет вам обосновать свою трудоспособность или необходимость в инвалидности.
СОВЕТ №3
Обратитесь к специалистам. Консультация с врачом-гастроэнтерологом и юристом, специализирующимся на вопросах инвалидности, может значительно упростить процесс и повысить шансы на положительное решение.
СОВЕТ №4
Не забывайте о поддержке. Общение с людьми, которые уже прошли через процесс установления инвалидности, может дать вам полезные советы и моральную поддержку. Рассмотрите возможность участия в группах поддержки или форумах.