Что такое индуративный панкреатит
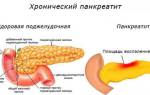
Хронический индуративный панкреатит, имеющий код по мкб 10 К86.0, является следствием неоднократно перенесенного острого приступа панкреатического поражения поджелудочной железы, характеризующийся обызвествлением тканевых структур поджелудочной, или развитием фиброза тканей и нарушением проходимости в полости панкреатических протоков.
Данный вид патологии имеет довольно медленный характер развития и может проявиться спустя несколько лет, после «атаки» на поджелудочную, острым панкреатическим приступом.
Прогрессирующая стадия болезни имеет высокий уровень опасности, несвоевременное его лечение имеет неблагоприятные прогнозы дальнейшего его течения и может стать первопричиной образования кистозного поражения слизистых поверхностей железы, а также развития опухолевидного новообразования.
Врачи отмечают, что индуративная хроническая форма панкреатита представляет собой серьезное заболевание, требующее комплексного подхода к диагностике и лечению. Специалисты подчеркивают, что данная форма панкреатита характеризуется прогрессирующим фиброзом и изменениями в структуре поджелудочной железы, что может привести к нарушению ее функции. Врачи рекомендуют регулярное наблюдение и контроль за состоянием пациента, так как заболевание может проявляться различными симптомами, включая боли в животе и нарушения пищеварения. Лечение часто включает в себя диетотерапию, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Важно, чтобы пациенты соблюдали рекомендации врачей и проходили регулярные обследования для предотвращения осложнений.

Причины заболевания и предрасполагающие факторы
Причиной развития данной разновидности патологического процесса, поражающего паренхиматозный орган, может стать наличие следующих предрасполагающих факторов:
- не сбалансированное и хаотичное питание,
- частое приготовление блюд с высоким процентом жирности и соли,
- атака острого панкреатического приступа в полости железы,
- злоупотребление алкогольными напитками,
- прогрессирующая стадия желчнокаменной болезни,
- заболевания желудка и 12-ти перстной кишки.
Более того, причиной возникновения и прогрессирования индуративной формы панкреатического поражения органа, может являться депрессия, хронического типа, а также резкое снижение иммунитета, на фоне чего может начать развиваться воспалительная патология.
Такой отдел медицинских наук, как патоморфология, не до конца еще изучил механизмы воздействия психосоматических факторов развития индуративной формы панкреатического заболевания железы, поэтому их подробно рассматривать не стоит.
Симптомы и проявления патологии
Острый индуративный панкреатит, как и его хронический тип развивающегося поражения имеют схожую симптоматику с морфологией острой формы обычного воспалительного процесса в полости поджелудочной железы и проявляются следующим образом:
- периодическое ощущение тошноты, вызывающее обильную рвоту, не приносящую в итоге никакого облегчения в общем самочувствии,
- появление запоров, поноса, общего нарушения стула и газообразования,
- пожелтение кожных покровов,
- острое чувство болезненности в эпигастральной зоне с постепенной иррадиацией в зону спины и желудка,
- повышенный уровень температуры тела до субфебрильных границ,
- чувство тяжести в области желудка,
- снижение массы тела и потеря аппетита.
При развитии индуративного панкреатического заболевания пациенты претерпевают низкую работоспособность, чувство вялости и болезненности после еды. Возрастает риск развития такой патологии, как сахарный диабет.
Нередко случается, что на фоне общих симптоматических проявлений лечащий врач может поставить диагноз острого панкреатита. Поэтому, для постановки точного диагноза необходимо пройти весь курс диагностических процедур и сдать все необходимые анализы. Запущенная форма индуративного панкреатита может привести к образованию псевдотуморозного поражения железы.
Индуративная хроническая форма панкреатита вызывает множество обсуждений среди пациентов и врачей. Многие отмечают, что это заболевание значительно ухудшает качество жизни, так как сопровождается постоянными болями в животе и нарушениями пищеварения. Люди делятся своим опытом, рассказывая о необходимости строгой диеты и отказе от алкоголя, что порой становится настоящим испытанием. Некоторые пациенты отмечают, что регулярные визиты к врачу и контроль состояния помогают справляться с симптомами. Однако, несмотря на все усилия, многие сталкиваются с рецидивами и осложнениями. В социальных сетях можно встретить советы по народным методам лечения, но врачи предостерегают от самолечения, подчеркивая важность профессионального подхода. В целом, обсуждения вокруг этой формы панкреатита подчеркивают необходимость повышения осведомленности о заболевании и его последствиях.

Диагностические процедуры
Для наиболее точного выявления общего состояния паренхиматозного органа и постановки правильного диагноза назначаются следующие разновидности диагностических процедур:
Наиболее информативным считается именно комплексный тип обследования, позволяющий врачу оценить состояние пораженного органа с разных ракурсов и правильно определить тип патологии.
Лечение
Лечение индуративной формы панкреатического поражения поджелудочной железы может проводиться двумя методами:
- при помощи медикаментозных макропрепаратов и микропрепаратов,
- методом хирургического вмешательства.
Медикаментозные средства
Основу медикаментозной терапии составляет прием следующих лекарственных препаратов:
- средства спазмолитического спектра действия, такие как папаверин и но-шпа,
- ферментативные препараты, в виде Креона, Панкреатина, Фестала и Метионина,
- при повышенном уровне кислотности желудочного сока назначается прием антацидных средств лечения, таких как фосфалюгель и альмагель,
- блокаторы гистаминового H-рецептора в виде ранитидина, циметидина и фамотидина,
- витаминные комплексы, в особенности группы В.
Важную роль имеет соблюдение специального диетического рациона питания и лечение в санаториях с гастроэнторологической направленностью.
Хирургическое вмешательство
Показаниями к проведению оперативного вмешательства являются следующие факторы:
В запущенных случаях может проводиться до 10 операций на одного пациента.
Диета при заболевании
Соблюдение правильного диетического рациона питания будет залогом успешного проведения медикаментозного лечения, поэтому из ежедневного рациона рекомендуется полностью устранить употребление блюд, способствующих оказанию раздражающего воздействия на слизистые поверхности паренхиматозных органов и провоцирования воспалительных процессов. Среди таких продуктов питания особым уровнем негативного воздействия обладают:
- полукопченые и копченые продукты питания,
- жареные блюда,
- продукты с высоким уровнем остроты и соли,
- газированная вода и алкоголесодержащие напитки,
- консервированные продукты.
Предупредить рецидив патологии поможет употребление настоев и отваров на основе лекарственных трав: фиалки, ромашки, зверобоя, бессмертника и шиповника.
Но, стоит отметить, что применение народных средств лечения необходимо предварительно согласовывать с лечащим врачом.
Последствия и профилактика осложнений
При несоответствующем лечении либо при его отсутствии индуративный панкреатит может стать первопричиной развития и прогрессирования следующих разновидностей осложнений:
- образования кист на стенках паренхиматозного органа,
- формирования доброкачественной либо злокачественной опухоли,
- развитие перитонита, абсцесса либо сепсиса,
- патологическое нарушение процессов оттока желчи, именуемое как холестаз,
- непроходимость кишечника,
- образование тромбоза селезеночных вен и т.д.
Запущенная история болезни, характеризующаяся максимальным уровнем поражения железы, может стать причиной инвалидности пациента.
В виде профилактических мероприятий направленных на предупреждение развития вышеуказанных осложнений необходимо соблюдать предписанную диету со столом №5, отказаться от вредных привычек и вести здоровый образ жизни с максимальным исключением стрессовых ситуаций.

Вопрос-ответ
Можно ли жить нормально с хроническим панкреатитом?
Около 20% больных хроническим панкреатитом умирает от его осложнений в срок до 10 лет от момента установления диагноза. Около 15–20% больных погибают от осложнений, возникающих во время обострений панкреатита; другие – вследствие вторичных нарушений пищеварения и инфекционных осложнений.
Какая самая тяжелая форма панкреатита?
Панкреонекроз — наиболее тяжёлая форма панкреатита, характеризуется болевым шоком и резким падением артериального давления.
Какая разница между панкреатитом и хроническим панкреатитом?
Острый панкреатит бывает отечным, геморрагическим, некротическим и гнойным. Хронический панкреатит – вяло текущее воспаление, которое проходит медленно, сопровождается нарушением функций органа, периодическими обострениями и ремиссиями (ослаблением).
Что категорически нельзя есть при хроническом панкреатите?
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. При хроническом панкреатите важно следить за состоянием поджелудочной железы и выявлять возможные осложнения на ранних стадиях. Консультации с гастроэнтерологом помогут вам контролировать заболевание и корректировать лечение.
СОВЕТ №2
Соблюдайте диету, рекомендованную врачом. Правильное питание играет ключевую роль в управлении симптомами панкреатита. Избегайте жирной, жареной и острой пищи, а также алкоголя. Включайте в рацион больше овощей, фруктов и нежирных белков.
СОВЕТ №3
Следите за уровнем стресса. Хронический стресс может усугубить симптомы панкреатита. Практикуйте методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса и улучшить общее самочувствие.
СОВЕТ №4
Обратите внимание на физическую активность. Умеренные физические нагрузки помогают улучшить обмен веществ и общее состояние организма. Проконсультируйтесь с врачом о подходящих для вас упражнениях, чтобы избежать перегрузок.